Cerebral Infarction (CI) 【医師解説】脳梗塞とは?3つの種類と原因、症状や超急性期治療について解説
- 脳卒中のひとつ
- 突然発症する
- 超急性期だけ行える治療がある
- タバコと生活習慣病と心房細動が危険
この記事は、脳梗塞について知りたい一般の方向けに書かれています。後半に、医療従事者向けの少し詳しい内容が書かれています。
- 「ラクナ梗塞」とか「アテローム血栓性脳梗塞」とか「心原性脳塞栓症」とか、脳梗塞とどう違うの?
- 脳卒中と脳梗塞って、別物なの?
脳梗塞の症状と経過
脳の血管が詰まり、脳が壊死する病気です。
脳卒中(脳血管障害)の代表格で、約7割程度にあたります。

どんな病気?
脳の血管が詰まり、血液が流れなくなることで、脳細胞が壊死してしまう病気です。
発症するまで無症状で、ある日ある時、突然症状が現れます。
脳出血とは違い、一時的に症状が回復したり、繰り返したりすることがあります。(一過性脳虚血発作:TIA)
TIAは脳梗塞の一歩手前の状態なので、いずれ本格的な脳梗塞に進行する可能性が高く、危険な状態といえます。(参考:ABCD2スコア)
「呂律が回らない」、「片方の手足に力が入らない」という症状があったけど、数分で治ったから大丈夫・・・と考えるのは危険!脳梗塞の前触れ(TIA)である可能性があります!
血が流れなくなる範囲と場所によって、症状や重症度は変わってきます。
脳出血とは違い、発症後でも脳細胞が壊死するまでの僅かな時間の間に治療することができれば、回復することもあります。(超急性期治療)
大きく分類すると、動脈硬化が原因となるタイプ(ラクナ梗塞、アテローム血栓性脳梗塞)と、不整脈が原因となるタイプ(心原性脳塞栓症)の2種類があります。
症状(こんな症状があったら、疑う!)
脳梗塞の場所や大きさによって、色々な症状が出てきます。発症後も、段階的に梗塞が大きくなったり、周囲に脳浮腫を起こすことで、治療開始後も症状が進行しやすい病気です。
- 脳出血とは違って、痛みを伴うことはほとんどありません。
- 意識を司る場所であれば、意識障害(傾眠、不穏、人格変化)
- 運動を司る場所であれば、麻痺
- 言葉を司る場所であれば、失語症
- 感覚を司る場所であれば、感覚障害
- 麻痺はないのに、体がうまく動かせない(失調)
- 最重症の場合は、昏睡、呼吸停止(生命危機)
診断方法(どうやって見つける?)
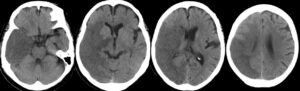
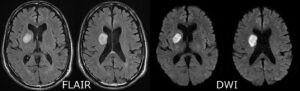
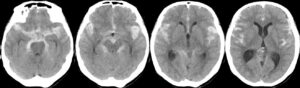
MRIによる拡散強調画像(DWI)が、最も有効です。
脳梗塞の発症直後は、CTで判断できません。
治療方法(いつ、どこへ、どのように発症したか、で違ってくる!)
一般的治療と、超急性期治療と、救命的治療、予防的治療とに分けられます。
一般的治療
- 脳保護薬による点滴治療
脳梗塞が完成した部分は回復できないため、脳梗塞が更に広がらないようにするための対応となります。
再発防止のための薬は、脳梗塞のタイプによって違ってきます。
超急性期治療
- 血栓溶解療法(rt-PA静注療法)
- 血栓回収療法
発症の時間が短く、他の諸条件が許せば、上記の治療を行える可能性があります。
条件は複雑で専門的かつ総合的な判断が必要なため、治療が行えるかどうかを事前に判断することは難しいですが、病院への到着が早ければ早いだけ、治療を行える可能性は高くなります。
救命的治療
- 減圧開頭術(外減圧術)
脳梗塞が非常に広範囲の場合、続いて起こってくる脳浮腫によって、致命的な状態に陥る可能性があります。
頭蓋骨を外して、脳浮腫による圧を外部に逃がすことで、生存を図る手術です。
手術の目的は、救命のためという位置付けで、機能が回復するわけではありません。
予防的治療
- 血行再建術
脳梗塞の原因が、外科治療で改善できる場合にのみ、再発予防のための手術適応があります。
発症しないために(どうすれば予防できる!?)
抗血栓薬(血をサラサラにする薬)と、生活改善が主な予防法となります。
発症リスクを上げる生活上の要素としては、高血圧・糖尿病・脂質異常・喫煙などが挙げられます。生活習慣の改善と、受動喫煙を含めた禁煙が、リスク低下につながります。
心房細動という不整脈がある場合は、心原性脳塞栓症の危険があるため、早期の予防内服が望ましいとされています。
医療者向け(看護師さん、コメディカルさん向け)
通称:しーあい、こうそく
脳梗塞のどんなタイプであっても、脳保護薬(エダラボン)は使用できます。
他の投薬は、脳梗塞の型や重症度、施設基準により様々です。
脳出血とは違い、急性期は基本的に降圧しない方がよいとされています。(脳卒中ガイドライン上の血圧管理上限は、220/120mmHg未満)
抗浮腫剤は、脳梗塞がかなり広く、脳ヘルニアの危険がある場合にのみ使用します。
抗血小板薬は複数を内服する場合がありますが、抗凝固薬は1剤のみの内服になります。
抗血小板薬と、抗凝固薬を両方とも内服する場合もあります。
脳梗塞の「型」について
脳梗塞には色々な名前がついていて、非常にややこしいことになっています。以下のように、大まかに理解しましょう。(NINDSⅢ分類)
脳梗塞を原因で分けた考え方(発生機序による分類)
- 血栓性(血栓症) thrombotic:動脈硬化で血管がどんどん狭くなり、やがて詰まる
- 塞栓性(塞栓症) embolic:血栓やプラークなどが、脳血管に飛んできて詰まる
- 血行力学性 hemodynamic:脳血流が低下して、脳に血が足りなくなる
脳梗塞の実臨床での考え方(臨床上まとめやすい分類)
- ラクナ梗塞:動脈硬化による穿通枝の血流障害(小さな血管が詰まる)
- アテローム血栓性脳梗塞:動脈硬化による主幹動脈の血流障害(大きな血管の血流障害)
- 心原性脳塞栓症:不整脈で心臓内にできた血栓が、脳に流れてきて詰まる
奇異性塞栓、動脈原性塞栓、脂肪塞栓、トルソー症候群など、他にもまだ型や用語は色々とありますが、最も多く遭遇するのは『ラクナ、アテローム、心原性』の3つです。
もう少し詳しい解説(研修医向け)
- 超急性期治療の適応に関して、ASPECTS / DWI-ASPECTSという指標が用いられます。(*2)
- 脳梗塞として既に完成した病変に血栓溶解療法を行うことは、むしろ出血のリスクを増大させるため、慎重な判断が必要となります。(*3)
- 非弁膜症性心房細動(NVAF)は心原性脳塞栓症の危険因子であり、抗凝固療法がつよく推奨されています。(*4)
- 脳梗塞の急性期の降圧は推奨されていませんが、慢性期の脳梗塞の再発予防には、降圧療法がつよく推奨されています。(*4)
- 基本的に、動脈硬化由来の脳梗塞であれば、抗血小板薬を。心臓由来の脳梗塞であれば、抗凝固薬を予防に用います。
参考
- Johnsonら : Ann Neurol 60 : 301, 2006
- Barberら : J Neurol Neurosurg Psychiatr 76 : 1528, 2005
- Nezuら : Neurology 75 : 555, 2010
- 脳卒中ガイドライン2021
- 脳梗塞は、脳卒中のひとつで、発症した場所によって様々な症状を生じる
- いつ、どの部位へ、どのように発症したかで、治療法は様々
- 予防のためには、禁煙と生活習慣病の管理が何よりも重要!




コメント